曾因病求诊的人,大概都有类似经验:医生除了对当次病症问诊,也会询问你过往的病例、家族病史、医疗记录等。若是同一个家庭医生,自会比较掌握你的情况,医院和诊所内也能搜索到你过往在该处的医疗记录。

但若是你因救急或搬家,而更换了家庭医生,这一套病历累积的过程就要从头再来。除非你能清楚记得自己从小到大的每一次就诊,否则一定会有遗漏。比如,你或许不会记得自己五岁前的医疗经验;若是十八岁后离乡到大城市工作,十八岁前的就诊记录也可能因家乡诊所关闭而散失。
这都是因为,我国一直使用的系统是EMR(Electronic Medical Record,电子病历)——病人数据收集和使用只局限在某家医院或诊所内。换句话说,它其实就是“局部的电子档案”,无法跨院共享。

其实非常不方便。局限性显而易见。
而且长期以来,政府机构的医疗服务总是人满为患,低收费造成过度依赖;私人医疗优质但昂贵,且覆盖率不足。
再加上多数国人缺乏长期的健康管理意识,往往是拖到病情严重才就医。最终,我国医疗体系背上沉重的慢性病与老年病负担。
对照新加坡:资料跟着人走
抱歉,我是柔佛人,太习惯拿邻居新加坡的医疗体系来比较,毕竟比较顺手哈,而且他们确实是做得很好。
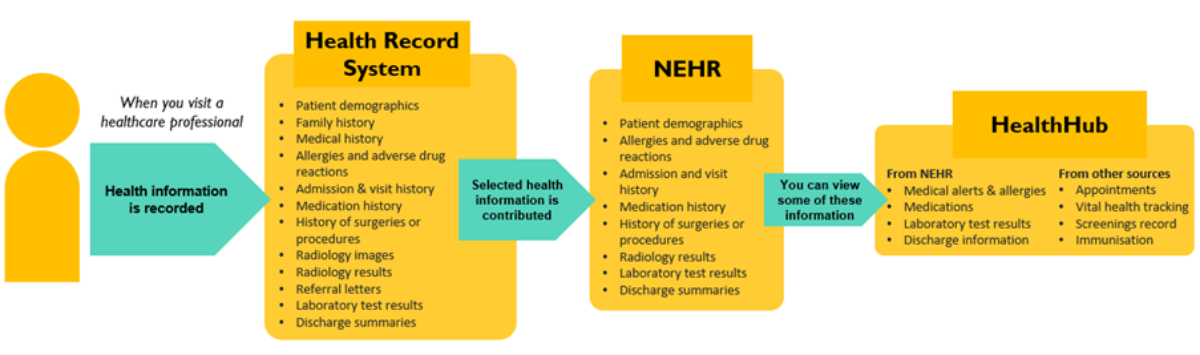
新加坡目前已经全面使用整合了公、私机构的医疗记录的EHR系统,即是“国家电子健康记录系统”(National Electronic Health Record ,NEHR);患者无论在国内任何一家医疗单位就诊,病例都会同步进入NEHR系统,让医疗人员可以调阅某名患者的完整健康记录。
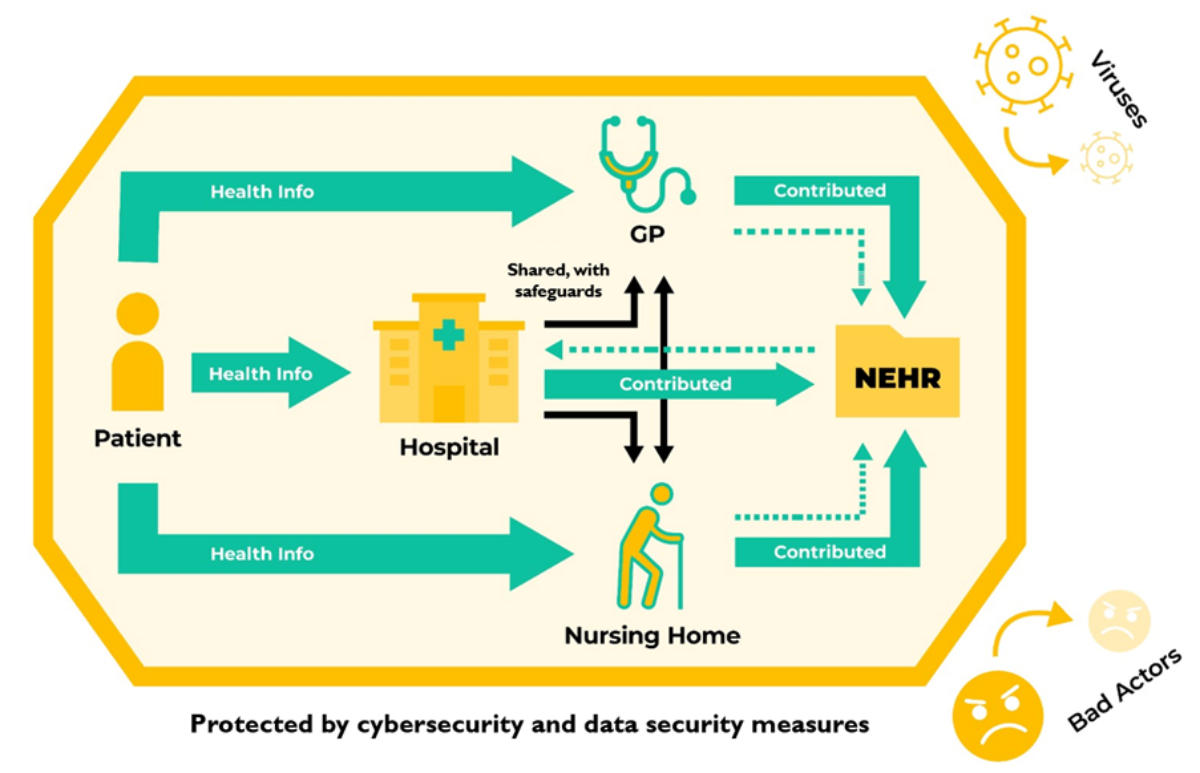
在医疗端,医生可以即时查看患者的过敏史、用药记录、手术记录、最近的血检或影像检查、慢性病控制情况,以此减少重复检查的耗费,提升诊疗效率和安全。
在患者端,民众可以用HealthHub应用程式,查询自己的疫苗接种、健康检查报告、医疗预约管理和医疗账单,让患者对自己的医疗情况有更全面的认知,并且掌握主动权,可以选择授权或限制医疗人员能否调阅自己的记录。
简单来说,新加坡的EHR,不只是一份电子病历,而是一个人一生的数位健康档案,真正做到了“资料跟着人走”这件事。
EHR系统,和EMR系统,是完全不同的医疗思维:
- EMR是“病例”,是被动的、以疾病为中心;
- EHR是“健康记录”,是主动的、以健康为常态,不只是为了“不生病”或“治病”。
往EHR体系转型,是更为进步的国际趋势。新加坡除了是亚洲第一个全面完成公私立医疗数据整合的国家,也被世界卫生组织(WHO)与世界银行认可为 EHR 转型典范。
在EHR基础上,2023年新加坡进一步推行 “健康SG”(Healthier SG)——每位国民都要选定一名家庭医生,长期负责日常健康管理和慢性病控制。民众和医生共同制定个人健康计划,从饮食、运动、健康目标(体重、血压、胆固醇等)、定期筛查(癌症、糖尿病、高血压等)、疫苗接种到心理健康,形成一个以预防为主、社区为本的模式。
这就是医疗从“治病”走向“健康管理”的思维升级。
马来西亚的起步
而后等到今年7月,我国政府推出了一个名为“MyGOV Malaysia”的手机应用程式,号称是集结七大公共服务、连动34项政府系统(并与银行、电信业者等私部门合作)的单一平台。
马上抓住我注意力的,是其中关于医疗功能的两点核心内容。
其一,医疗预约系统:可预约门诊、疫苗、健康检查,功能上有望取代MySejahtera,并且简化了发票和记录的查询流程。
其二,电子病历功能:整合公立医疗设施的系统(如HIS@KKM),让用户可以通过软件查询个人就医记录、诊断、处方、检验结果等;这些记录是跨院所、连贯的,自动同步病患在不同医疗中心的就诊经历,真正开始往EHR方向迈进。
然而,现阶段只有政府医院、社区诊所、母婴诊所等公立体系连结;私人医疗机构尚未纳入。不过,根据我国数码部和卫生部的蓝图,未来目标是2027年之前完成公立医疗体系全面上云端、资料互通,2028年开始推动私人医疗机构纳入EHR系统。
换言之,我们才刚走第一步。
而新加坡自2011年开始建置 NEHR系统,2013年正式上线,用法规强制全国公立和私立医疗体系接入系统,目前已经完整运行超过10年。
两国医疗能量的差距
按照WHO建议,公共医疗支出应占GDP约5%。
- 新加坡:2025年医疗预算约209亿新币(≈685亿令吉),占GDP 5–6%。
- 马来西亚:2025年医疗预算453亿令吉,占GDP 2.9%。
数字上看,比例差距并不夸张。但问题在于新币与马币的购买力差:1新元 ≈ 3.5令吉。
则,同样的数字,200亿新币 ≈ 700亿马币。
两国人口差距,导致可以平均使用在每个国民身上的医疗预算,和国际医疗采购的能力,都有极大的差距。

这当然是发展中国家和发达国家的差距,也是我国可以借鉴的阶段成果。而另一个可能在政策成效上造成差异的因素,是两国体制效率的差距,此处不赘述,懂的都懂。
再加上产业结构差异:
- 新加坡具备强大的转口能力,还拥有全球十大制药公司中的八家生产基地,医疗用品如医疗耗材、检测仪器、影像设备与耗材多为本地制造或有完整供应链。因此成本受控、供应稳定。
- 马来西亚除手套产业外,绝大多数药物与器材需依赖进口(美元计价),基本没有自主制造,因此更受地缘政治和国际市场波动影响。
结果就是:新加坡以较小的预算,撬动了高效的全民健康系统;马来西亚则背负沉重的公立负担,私营医疗分担有限,数位化起步晚,效率差距进一步放大。
事有轻重缓急,我国当前已提出的改革和发展蓝图里,确实也针对劣势部分制定了改革和分阶段发展计划。而当务之急,是增加医疗拨款、推动法规落地、解决跨院的数据标准化问题。
新加坡的积极医疗逻辑
新加坡医疗思维背后的逻辑,是积极、进攻型的管理思维:核心理念不再是“生病才看医生”,而是转向预防为主、社区为本、个人负责的“国民健康管理模式”。
比如他们推出“Healthy 365”应用程序,和免费发放的运动手环,来奖励民众每天步行——只要每日步行达标5000步或以上,或进行10分钟或以上的中、高强度体力活动,就可以兑换相应的积分,再把累积的积分兑换成可用来购物的现金礼券。
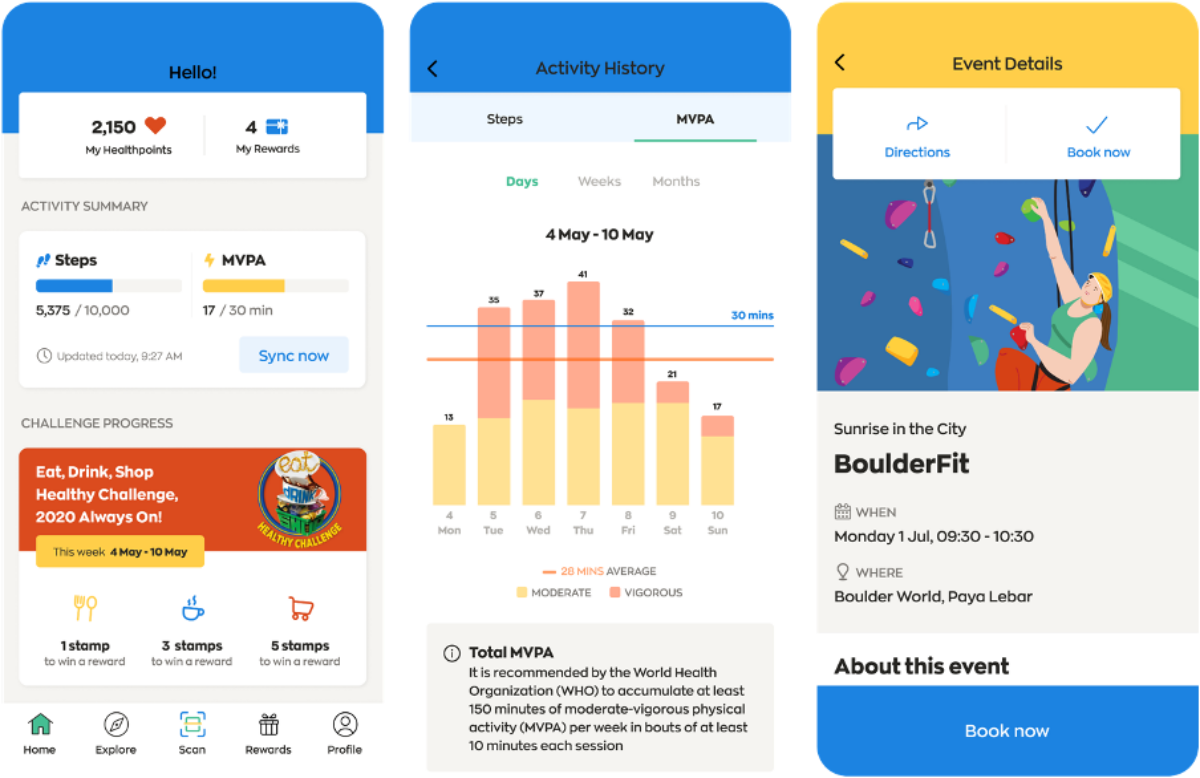
啊,真是好适配的措施,他们很懂,就是新加坡式的精准激励。
同时,也以免费或补助来鼓励民众参加运动班、营养课程等社区活动;不只是为了提早部署应对青壮年的健康管理、减少医疗末端负担,也是延缓老年人口失能的速度,来应对人口老化社会所延伸的问题。
对比之下,马来西亚的人口老化也在加速,医疗体系却仍以被动治疗为主。若未来 MyGOV 健康模组与EHR发展成熟,完全可以借鉴“健康SG”模式:鼓励民众拥有固定的家庭医生,从单纯治疗走向全人健康管理,甚至延伸到药局、保险和居家健康监测。

我即将步入中年阶段,也预见到马来西亚人口老化趋势正在加速,对我国举步维艰的医疗体系改革感到忧心。
那么,作为个人,我们可以做些什么呢?
也许我们不必被动等待政策落地。挑选一位值得信赖的家庭医生,规律运动,注意饮食,主动建立自己的健康档案,都是把‘健康管理’从国家政策,拉回到个人选择的方式。
▌延伸阅读:陈奕君专栏《某君说》其他文章