尼帕病毒(Nipah virus)是一种高度致命的人畜共患病毒(Zoonotic disease),属于副黏液病毒科(Paramyxoviridae)。它的天然宿主主要是果蝠,尤其是狐蝠。病毒可在动物与人类之间传播,也可能在人与人之间扩散。一旦感染,病情发展迅速,致死率高,对公共卫生体系构成严峻挑战。由于目前尚无获批疫苗或特效抗病毒药物,尼帕病毒被世界卫生组织列为需要高度警惕的重点病原体之一。
1999年,马来西亚多地出现不明原因的脑炎病例,患者多为养猪场工人。初期症状与日本脑炎相似,公共卫生应对方向也因此集中在蚊媒防治。然而,病例数持续上升,死亡率居高不下,防疫成效并不理想,情况逐渐显得不寻常。
尼帕病毒的发现与扩散
在这场危机中,一位病毒学专家扮演了关键角色。Dr Chua Kaw Bing 当时正在马来亚大学从事病毒学研究。蔡医生在分析患者样本时,察觉病原特征与日本脑炎病毒并不吻合。这一判断,在当时并未立刻获得认同,却成为后来扭转局势的关键起点。
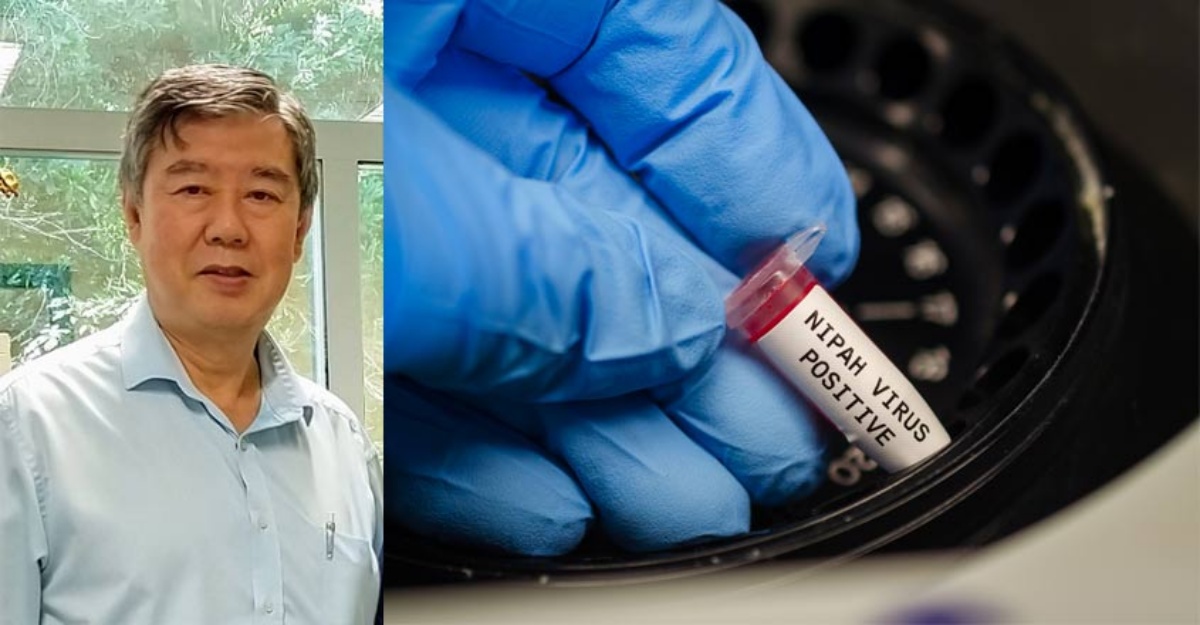
蔡医生坚持继续研究,最终飞到了美国疾病控制与预防中心 ,透过电子显微镜与分子分析,确认这是一种前所未见的病毒,属于副黏液病毒科。随后,这个新病毒被命名为 “尼帕病毒”,名称取自最早发现病例的地点之一,双溪尼帕(Sungai Nipah)。
这项发现彻底改变了疫情应对策略。疾病的传播源被重新厘清,防控重点从蚊媒转向养猪业与人畜接触链。政府随即采取果断措施,包括大规模扑杀受感染猪群、实施动物检疫与限制人员流动,疫情最终得以控制。可以说,尼帕病毒被成功识别,是这场公共卫生危机能够画下句点的关键。

此后,尼帕病毒在亚洲并未消失。孟加拉国与印度陆续出现零星暴发,传播模式逐渐从动物—人类转向人际传播,尤其在医疗照护环境中更为明显。这一变化,使尼帕病毒的防控难度明显上升。
高致死率病毒成长期威胁
近年来,印度,特别是西孟加拉邦与喀拉拉邦,多次通报尼帕病毒感染病例。截至2026年初,印度再次确认出现病例,并伴随医护人员感染的情况。当地卫生当局迅速启动隔离、追踪与检测措施,目前疫情被认为处于可控状态,尚未出现大规模社区传播。
尽管如此,尼帕病毒的高致死率仍令人警惕。根据过往数据,不同疫情中的病死率介于40%至75%之间。病例数量或许不多,但每一次暴发都可能对社会造成巨大心理冲击,也考验医疗系统的应变能力。

尼帕病毒感染后的潜伏期通常为4至14天,个别病例可能更长。早期症状并不具特异性,常见表现包括发热、头痛、全身不适与肌肉酸痛。部分患者很快出现嗜睡、意识混乱等神经系统症状,病情可在短时间内进展为急性脑炎。
在某些病例中,患者会出现呼吸道症状,如咳嗽、呼吸困难。严重者可能陷入昏迷,最终死亡。也有少数感染者症状轻微,甚至无明显不适,这类情况增加了疫情监测的复杂性。
尼帕病毒的传播途径多样。人类可因接触受感染的动物或其分泌物而染病,也可能因食用被果蝠污染的食物,例如未经处理的果汁或水果。人际传播多发生在密切接触情境中,尤其是照护患者时缺乏适当防护。
公共卫生与法医的共同防线
在缺乏疫苗的现实下,预防成为最重要的防线。公众层面应避免接触野生果蝠,避免食用可能受污染的食物,保持良好手部卫生。医疗与相关专业人员则必须严格遵守感染控制措施,正确使用个人防护装备,降低职业暴露风险。

即使马来西亚目前没有本地传播病例,也缺乏生物安全Biosafety Level, BSL-4等级的解剖设施,法医仍需对高风险传染病死亡保持警觉。在实际操作中,强调最小侵入原则、严格个人防护、样本精确采集并送往具备相应生物安全等级的实验室,是降低风险的核心做法。法医在死因判断、病理解读与公共卫生调查之间,始终处在关键位置。
首先,在死亡调查与尸体处理层面,法医可参与制定或更新疑似高风险传染病死亡的处理流程,包括尸体搬运、保存、解剖与后续处置的生物安全标准。对解剖室人员而言,清楚辨识风险、减少暴露,是保障个人安全与维持系统运作的关键。
其次,法医在死因分析方面具备独特价值。通过对死亡病例的系统性观察与记录,可为公共卫生单位提供重要线索,协助判断疾病特征、传播模式与潜在风险。这种工作往往在疫情初期尤为关键。
第三,法医也可在专业培训与跨部门合作中扮演角色。透过分享实务经验,参与感染控制培训,协助医疗、执法与应急单位理解高风险病原体的处置原则,有助于建立更稳固的防线。

尼帕病毒提醒人类,疾病的威胁从不只存在于显眼的大规模流行之中。有些病毒潜伏在边缘地带,静静等待合适的条件再次出现。面对这样的病原体,警惕、准备与合作,始终比恐慌更有力量。
对法医而言,关注尼帕病毒不仅是专业责任,也是一种对社会的承诺。在死亡与真相交会之处,专业的存在,往往决定了社会能否更早看见风险,并更从容地应对未知。
▌延伸阅读:陈然致专栏《法医笔记》其他文章